En busca del VIH en embarazadas, en el país con mayor transmisión maternoinfantil de Latinoamérica
En busca del VIH en embarazadas, en el país con mayor transmisión maternoinfantil de Latinoamérica
Guatemala es el país de América Latina con mayor transmisión maternoinfantil del VIH. Las dificultades del Ministerio de Salud para identificar a mujeres embarazadas en todo el país hacen que parar la infección sea casi una utopía.
Cuando a Marcela le diagnosticaron el Virus de Inmunodeficiencia Adquirida (VIH) ya era demasiado tarde. Su hijo de siete meses se había infectado. No fue su culpa, aunque la culpa la persiga.
Marcela no había desarrollado síntomas de la enfermedad. Fue su esposo el que comenzó a sentirse mal. Los vómitos y diarreas eran diarios. Así actúa el virus. Permanece en silencio, oculto, a veces durante años, debilitando el sistema inmunológico, hasta que las enfermedades oportunistas empiezan a surgir.
Cuando al esposo de Marcela le dieron el diagnóstico, se lo calló. No alertó a su pareja del peligro de transmisión, y el virus llegó hasta Marcela. Quizás ya llevaba tiempo en ella. Quedó embarazada, tuvo a su primer hijo, y a los siete meses, el pequeño comenzó con los síntomas. En el centro de salud de su comunidad no le identificaron el VIH. Fue entonces cuando su esposo confesó. “Ese niño se va a morir porque tiene lo que tengo yo”, dijo un día. El diagnóstico, ya en el Hospital Roosevelt, lo confirmó finalmente. Tanto Marcela como el pequeño eran portadores del virus.
Marcela no se llama Marcela. Pidió cambiar su nombre, al igual que todas las mujeres entrevistadas para este reportaje. En muchos casos solo la familia más cercana sabe de la infección que las acompaña. Por ello también, las fotografías de este reportaje no muestran los rostros de las personas que dieron su testimonio.

La infección imparable
La transmisión maternoinfantil del VIH es una de las más olvidadas. Las mujeres embarazadas no son una de las llamadas “poblaciones clave”. Mujeres trans, hombres que tienen sexo con hombres y trabajadoras sexuales son los grupos en los que más se concentra el virus, y a los que ministerios de salud y organizaciones ponen más atención para no aumentar las cifras de la epidemia.
Pero la transmisión de madre a hijos continúa, y en Guatemala ha llegado a incrementarse. Se estima que las mujeres embarazadas que portan el virus son el 0.4% del total de embarazadas—aproximadamente 1,800—. Se estima, porque las cifras son un espejismo. Los registros del Ministerio de Salud Pública y Asistencia Social (MSPAS) no recogen a todas las mujeres embarazadas. Menos aún a todas las que se infectaron con VIH. Según datos del Departamento de Epidemiología obtenidos a través de la Unidad de Información Pública (UIP), entre 2012 y 2017, se acumularon 468 casos de embarazadas con VIH. De media, hablamos de únicamente 70 casos nuevos atendidos por año, apenas un 4% de los que se estiman. El dato de cuántas mujeres y bebés fallecieron se desconoce.
En ONUSIDA, la unidad de la Organización de Naciones Unidas encargada de monitorear la transmisión del virus y orientar a los países, se generan anualmente algunas de las estimaciones a partir de estos datos.
[frasepzp1]
Ricardo García viajó de Colombia a Guatemala en 2013 para asumir como director de país de ONUSIDA. Llegó justo a tiempo para asistir esperanzado a la presentación del Plan Nacional para la eliminación de la Transmisión Materno Infantil del VIH y Sífilis congénita. La emoción fue mermando con el paso de los años. En un país en el que se habla de que hay “entre 400 y 500 mil embarazos al año”, cuesta hacer afirmaciones tajantes, pero en ONUSIDA lo tienen claro. “La realidad actual es que Guatemala es el país con la mayor tasa de transmisión maternoinfantil del VIH en toda la región de Latinoamérica”, sentencia García.
En el último monitoreo global de ONUSIDA, publicado en 2017, se reportó que la transmisión entre madre e hijos estaba en un 19%. Esto quiere decir que el 19% de las mujeres embarazadas que tienen VIH lo transmiten a su hija o hijo. “Esto es demasiado —alerta García—. Cuba tiene 0% de tasa de transmisión. Costa Rica acaba de decir que van a pedir que la certifiquen como 0%. Ecuador, México, Colombia, Argentina... tienen porcentajes de transmisión entre el 3% y el 5%”.
En Guatemala, lejos de mejorar, las cifras han empeorado, según ONUSIDA. Este año, en su próxima estimación, la organización reportará que el virus se transmite en el 24% de embarazos de mujeres con VIH. Según García, la organización consulta al MSPAS antes de enviar los datos. “Si no se da el visto bueno, no se mandan”, cuenta.

En el Programa Nacional de Prevención y Control de ITS, VIH y Sida del MSPAS admiten que existe un problema con el sistema de información, pero por esta misma falta de datos, se mantienen escépticos con las cifras que manejan desde ONUSIDA.
Mario Enrique Antón, coordinador del programa, define estas estimaciones como “muy altas”. “Yo le soy sincero, si fuera ese 19% aquí en Guatemala, estaríamos peor que África, pero no es así. Si reunimos la información, no le digo que estamos en cero, pero yo calculo que Guatemala ha de estar entre un 2% y un 4% (de transmisión). El último informe de OPS (Organización Panamericana de la Salud) nos coloca en ese rango”.
Este 4%, dice la OPS, corresponde a las mujeres embarazadas a las que se les hizo la prueba para identificar si portaban el virus. Fuera quedan todas a las que el MSPAS no llega, que son las que hacen incrementar las estimaciones de ONUSIDA.
En busca del virus
La causa del problema parecería estar clara. Se repite en cada entrevista con expertos. “No todas las mujeres llegan a control prenatal”. Y si no llegan a control prenatal, hay dos consecuencias. La primera, que el sistema no las registra. No existen. La segunda, que no tienen acceso a la prueba para saber si están infectadas con el VIH.
El virus funciona de esta forma: ataca las células del sistema inmunitario. Las altera o las anula para que no puedan luchar contra las infecciones. Durante los meses de embarazo, el feto está protegido por la placenta, pero factores como la desnutrición o una infección de VIH avanzada pueden reducir esta protección.
El momento de mayor riesgo es el parto: el bebé se desliga de la mujer y esa defensa que le daba la placenta desaparece. Si se desconoce que la mujer tiene VIH o si el virus está muy presente en la sangre, un parto natural concluirá muy probablemente en una infección. El recién nacido se expone a la sangre materna, a secreciones cervicovaginales o líquido amniótico.

Por esto es importante identificar y tratar a las mujeres desde los primeros meses del embarazo: para comenzar con el tratamiento profiláctico, reducir la cantidad de virus en sangre y programar una cesárea, que evitará la transmisión del virus. La prueba que se les debe realizar mide si hay presencia de anticuerpos contra los antígenos —las expresiones moleculares del agente externo— del VIH.
José Roberto Molina Barrera, viceministro técnico, no quiere hablar de un subregistro, pero reconoce que no se cuenta con “un registro óptimo” de embarazadas. “A las mujeres que no van a control prenatal nunca las vas a encontrar”, sentencia rotundo.
—¿Se dan entonces por perdidas? —se le cuestiona. Molina asiente.
Esto ocurre sobre todo, aseguran en el MSPAS, con las mujeres que asisten con las abuelas comadronas. A pesar de que expertos como García afirman que se les podría capacitar para que ellas realicen las pruebas, esto todavía no está en los planes del ministerio.
En su lugar, en los últimos años, han llevado a cabo algunos proyectos para llegar a estas mujeres. Zulma Calderón, supervisora de hospitales de la oficina del Procurador de los Derechos Humanos (PDH), recuerda el Programa de Extensión de Cobertura (PEC), que buscaba acercar los servicios a la población y que desapareció en 2014. “Uno de los pilares era el control prenatal. Los equipos básicos sabían a través del personal comunitario cuántas embarazadas, mujeres posparto y recién nacidos había en cada comunidad. Se ofrecían todos los servicios, entre ellos, las pruebas de VIH”, recuerda Calderón.
Otro intento fue el Modelo Incluyente en Salud (MIS), bandera de la anterior ministra, Lucrecia Hernández Mack, que se detuvo con su salida del ministerio. “El MIS preveía una amplia inclusión de comadronas y una disponibilidad de la prueba en contextos de atención en salud”, comenta García, de ONUSIDA.
Óscar Martín Barreneche, representante de OPS en Guatemala, comparte que el trabajo intercultural ayudaría a que las pruebas se acercaran a la población. “Para poder tener una información clara, se tendría que ver una cobertura de tamizaje en todas embarazadas. Y eso se puede conseguir a través de una atención primaria de salud de calidad en las comunidades”.
Actualmente, el programa de VIH trabaja con el Fondo de las Naciones Unidas para la Infancia (Unicef) y con OPS, con quienes han llegado a algunas comunidades a realizar las pruebas. “Son estudios piloto —comenta Antón—, pero se demostró que podemos testear a estas personas que no llegan rutinariamente a los puestos de salud”. El objetivo ahora, cuenta el coordinador del programa, es que personal del ministerio continúe realizando el trabajo de contacto con comadronas.
Ramiro Quezada, especialista en salud y nutrición de Unicef, lo tiene claro: “¿Se puede hacer la prueba en el nivel rural? Sí, se puede. Es factible. De las mujeres que hemos tamizado, cerca del 99% aceptan la prueba. Quizás un 1% la rechazan”.
Sin pruebas suficientes
A pesar de que la falta de asistencia a los controles prenatales parezca ser la gran causa de la transmisión maternoinfantil, los porcentajes no cuadran. De vuelta a las estimaciones de ONUSIDA, el acceso a pruebas de VIH en Guatemala es del 19%. La diferencia con otros países es abismal. El que sigue a Guatemala con menor porcentaje de acceso a tamizajes es Belice, con un 35%. Después, vienen El Salvador—45%—, Venezuela —46%— y Honduras —54%—. La cifra de acceso a tratamiento profiláctico todavía es más baja: el 16% para el último año.
En el Programa Nacional de VIH el dato es más elevado. Mario Antón asegura que el 60% de las mujeres embarazadas se ha realizado la prueba y que hasta cuando ha habido escasez de tamizajes, ellas son la prioridad. “Casi que a toda embarazada que llega se le hace su prueba”, reafirma.
Se entendería entonces que, según los datos del programa, el 40% restante no se ha hecho la prueba por no asistir a un servicio de salud durante su embarazo. Sin embargo, en la Encuesta Nacional de Salud Materno Infantil (ENSMI) publicada en enero de 2017, se señala que, en líneas generales, un 91% de las mujeres en todo el país van a control prenatal. Se solicitó a la UIPS del Ministerio de Salud este dato desagregado, pero la información nunca se recibió.
El acceso a la prueba, por lo tanto, no depende exclusivamente de que las embarazadas lleguen o no al centro de salud.
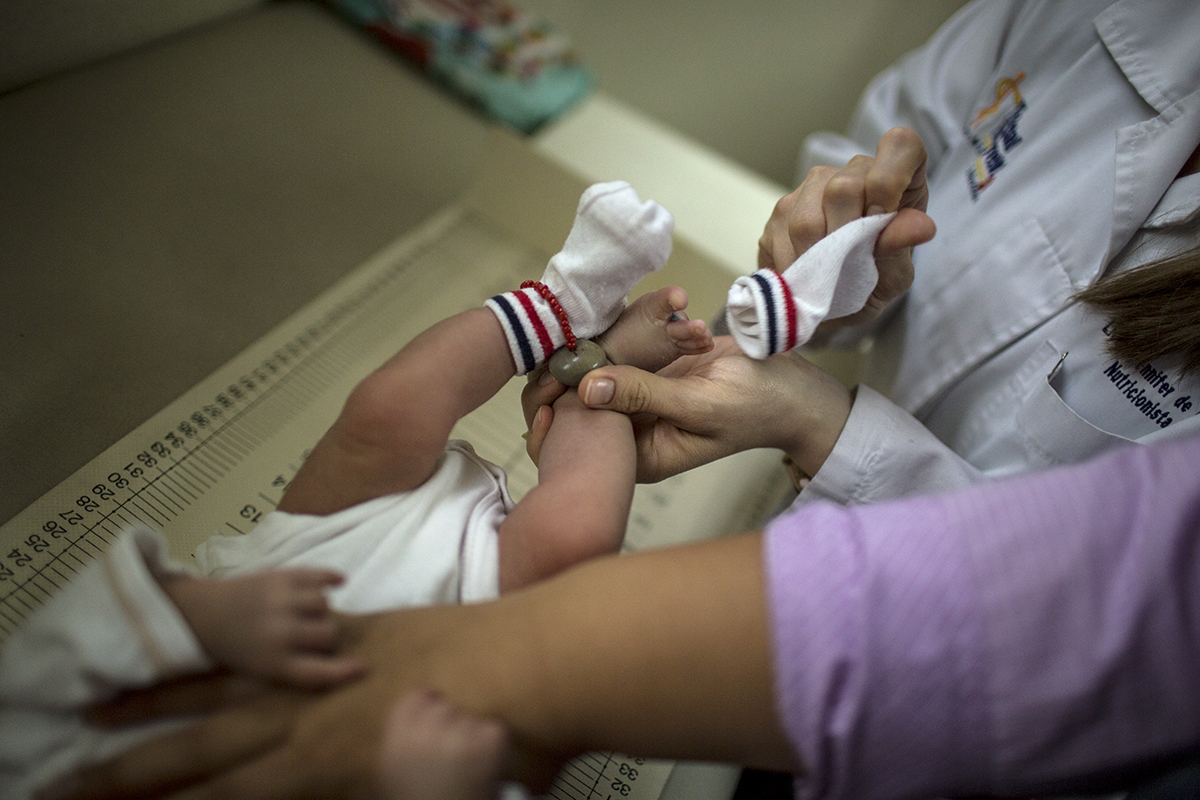
Marcela, por ejemplo, llevó su control prenatal desde el tercer mes del embarazo. Llegó al centro de salud en varias ocasiones hasta que finalmente tuvo a su hijo, por parto natural. En ninguna de las consultas le hicieron la prueba de VIH. Hasta que el bebé comenzó a enfermarse se diagnosticó el virus. Al menos otras dos mujeres consultadas también habían asistido a control prenatal y, o no les realizaron el tamizaje, o la lectura de este fue errónea.
En Unicef, Quezada asegura rotundo que la prueba no está en todos los niveles de atención. “Todavía no ha llegado a nivel rural. Quiere decir que hay un buen número de mujeres embarazadas que no se están tamizando en este momento”. Esto, a pesar de que, según Antón, una de las prioridades del programa fue garantizar que todos los servicios tuvieran la prueba.
Claudia Rodríguez, oficial de programa de Hivos en Guatemala, comparte la visión de Quezada. “Las mujeres deberían llegar a puestos de salud y hacerse ahí la prueba. Pero, o no las tienen, o la persona que hace el manejo no las hace”.
La información de Guatecompras puede ayudar a aclarar un poco este punto. Según el portal de compras y contrataciones del Estado, el Ministerio de Salud no está comprando suficientes tamizajes.
En todo el 2017 la cartera apenas adquirió 85,889 pruebas rápidas. En 2016, la suma no fue mucho mayor: 87,050. En los primeros tres meses de este año, se compraron 25,064. Las adquisiciones fueron realizadas por cada unidad compradora independientemente —hospitales, direcciones de áreas de salud o departamento administrativo—.
El Instituto Guatemalteco de Seguridad Social (IGSS) solamente ha comprado 2,525 pruebas rápidas en lo que va de año. En 2017, adquirió 80,989 y en 2016, 62,750.
En la siguiente gráfica se realiza un comparativo de las compras realizadas en MSPAS, IGSS y en otras entidades, por año y por tipo de prueba.
[embedpzp2]
Según los datos que se manejan en el MSPAS, esa cantidad de pruebas es insuficiente para los embarazos registrados en el Sistema de Información Gerencial en Salud (Sisga), sobre todo, tomando en cuenta que las pruebas no son utilizadas únicamente para mujeres embarazadas y que hay algunas personas a las que se realizan varios tamizajes.
Aun así, el MSPAS pudo haber repartido otras pruebas provenientes de donaciones de organizaciones y entes internacionales. Se solicitó a través de la UIP un desglosado de las pruebas entregadas por cada servicio de salud del ministerio para conocer este dato. La cifra aumenta, pero sigue siendo insuficiente.
[embedpzp1]
Si en los puestos o centros de salud no hay tamizajes, las pacientes se refieren a otro servicio. El inconveniente es que rara vez asisten. Víctor Hugo Fernández es coordinador de comisión e incidencia de la Red Legal y su Observatorio de Derechos Humanos, VIH y PEMAR, un conjunto de organizaciones que impulsa acciones legales, de observación y de incidencia relacionadas con personas con VIH y población de alto riesgo.
“Si la refieren, la señora no va. Se pierde ese caso —sentencia—. En Cuba, hay unos guardianes de la salud que identifican a las embarazadas y las acerca al sistema de salud. Por eso es que la transmisión materno infantil es cero”. Para Fernández, los alcaldes auxiliares podrían cumplir una función similar. “Son como los contactos de la municipalidad en cada aldea y ellos podrían ser las personas que identifiquen y que acerquen a las mujeres embarazadas”, concluye.
El problema es grave. Las mujeres se acercan al servicio, pero el mismo servicio las aleja. Lo mismo ocurre durante el tratamiento. Una vez se identifica que una mujer embarazada tiene el virus, debe iniciarse la profilaxis. A partir de la semana 14 —antes podría afectar al feto— o posteriormente, si son identificadas con el embarazo más avanzado, se comienza a medicar.
Para ello son referidas a una Unidad de Atención Integral (UAI), los establecimientos del MSPAS en los que se suministran los antirretrovirales y se da consejería a las personas. Según el programa de VIH, en Guatemala hay 16 UAI, algo que para muchas mujeres —y para otras personas con VIH— que viven en zonas alejadas, supone un contratiempo importante de desplazamiento.

—¿No hay un riesgo de pérdida de las mujeres embarazadas? —se le pregunta a Mario Antón, del programa de VIH.
—Bien —contesta—. Ese riesgo se tiene en la población en general y es una de las principales causas de por qué hay abandonos o por qué los pacientes faltan a sus citas. Cada unidad tiene su equipo de trabajadores sociales y van viendo los casos, cómo modifican citas, haciendo visitas domiciliarias… Pero ya son manejos locales, dependiendo de cada persona.
Antón reconoce que después del parto se complica el diagnóstico del recién nacido, que se debe someter a varias pruebas en los meses siguientes, para descartar la infección —en las primeras semanas, el bebé todavía cuenta con anticuerpos de la madre, que podrían distorsionar el resultado de la prueba—. “Al final ya no sabemos si fueron positivos o no porque ya no regresan a nosotros. Tenemos fácil un 40% de niños que se nos pierden y no tenemos diagnóstico”.
Explica que el programa prioriza ahora la descentralización, aunque admite que está focalizada en las poblaciones clave. Por ahora, no hay ningún plan concreto para descentralizar el proceso con mujeres embarazadas, en post parto o recién nacidos.
Llegar tarde, llegar mal
A un costado del Hospital Roosevelt se encuentra la Unidad de Atención Integral de VIH e infecciones crónicas Doctor Carlos Mejía, renombrada como homenaje póstumo al infectólogo que la dirigió por años. El lugar atiende a diario a pacientes adultos con VIH que llegan a recoger su medicación y a consulta médica. A unos cuantos metros, en la consulta externa de pediatría del hospital, se ven a los niños y niñas con el virus.
Los doctores de la UAI prefieren recibir a los menores en este lugar, más amigable que el área de adultos. Han ido ganando espacios dentro de la consulta externa. La nutricionista atiende a sus pacientes en un cubículo con cortinas por paredes; los pediatras tienen reservada una pequeña clínica; y como oficina de psicología se utiliza un lugar utilizado antes para el sanitario. En un cuarto de dos por dos metros, la psicóloga recibe visitas entre un archivador con folders y juguetes y un lavamanos.
En la clínica pediátrica de la UAI tienen diagnosticados unos 350 pacientes. Calculan que en el 98% el virus vino de la madre. Los demás son por abusos sexuales o por causas desconocidas. Según datos de Unicef, más del 90% de las infecciones infantiles se deben a la transmisión madre-hijo.
Julio Juárez es el médico encargado del área de pediatría de la unidad. Rodolfo Pinzón Meza, coordinador médico, se encarga de los adultos. Conversan en una de las clínicas de la UAI.

—Aquí, en promedio, cada año recibimos de unos 50 a 60 niños nuevos infectados. Solo aquí. ¿Y los que se mueren, los que nunca vienen? —se pregunta Juárez.
—O las mujeres que tuvieron abortos —continúa Pinzón.
—O los que mueren en el interior del país —completa Juárez—. Nace un niño en un hospital con toda la sintomatología del SIDA y no lo registran. Se apunta como sepsis, choque séptico, neumonía, meningitis... ¿VIH? Saber si tenía, no nos dio tiempo a hacer la prueba, o no teníamos, o los resultados no vinieron nunca.
Un punto importante es que no todas las UAI tienen especialistas pediátricos. Esto implica que los padres deben trasladarse a una de las pocas unidades en las que se le pueda dar un tratamiento adecuado a sus hijos, muchas veces, en la otra punta del país.
Juárez recuerda que mientras que una persona adulta puede tener VIH durante años sin desarrollar el SIDA, en los pacientes de menor edad, la enfermedad aparece más rápidamente. “La mayoría fallece antes de los cuatro años”.
Esta es la gran consecuencia de la falta de detección temprana de las mujeres embarazadas con VIH. Es muy común, cuentan ambos doctores, que los padres no sepan que son portadores del virus hasta que la niña o el niño empieza a desarrollar las consecuencias de padecer SIDA, tal y como le ocurrió a Marcela.
En la PDH, Zulma Calderón lamenta que “al fallar toda la parte de prevención, volvemos a caer en la parte de la atención curativa”.
Lo que busca la UAI del Roosevelt y las demás unidades de Guatemala es lograr prevenir una infección que puede ser evitable. Y hay ejemplos de que se puede lograr. Uno de ellos es el de Julia.
Julia fue diagnosticada con VIH en 2012, después de que su pareja, portadora del virus sin que ella lo supiera, la infectara. Sus conocimientos y los de su madre, como enfermeras auxiliares, la ayudaron a identificar el virus con los primeros síntomas: una tuberculosis meningea (una enfermedad oportunista que apareció ante la bajada de defensas). “Algo está mal”, dijo su madre. Le dieron el diagnóstico, Julia comenzó enseguida con la medicación y dos años más tarde nació su primer hijo. Fue un embarazo controlado: tomó el tratamiento, se le practicó una cesárea, no dio lactancia y el niño nació sano.
Hoy arrulla a su segundo y último hijo —se practicó una operación para no volver a quedar embarazada—, de 20 días. Mientras le da su medicación con una jeringa, cuenta que en unos días le harán la primera prueba para verificar si la presencia del virus es negativa. Su pediatra, la doctora Ana Gramajo, se mantiene positiva. “El bebé es un paciente expuesto de bajo riesgo, ella cumplió todos los requisitos para garantizar que no esté infectado”.

La lactancia es el tercer momento clave en la transmisión. En condiciones normales, se recomienda la lactancia materna: previene infecciones y malnutrición. El VIH lo complica todo.
Por ello, en las UAI recomiendan el uso de leche de fórmula —siempre y cuando se puedan dar las condiciones de higiene necesarias— y aseguran el suministro a las mujeres durante el primer año de vida del recién nacido. Sin embargo, expone Claudia Rodríguez, de Hivos, al igual que sucede cuando tienen que acudir a las unidades para recibir el tratamiento, muchas mujeres no pueden llegar para recoger la leche de fórmula.
En otros casos, la misma presión en la comunidad y el estigma puede obligarlas a dar lactancia. Por las condiciones de pobreza y por necesidad, a veces las mujeres optan por compartir la leche o venderla, y alternar fórmula con lactancia materna. Esto agrava el problema.
“En Guatemala es difícil que una mamá de lactancia exclusiva —cuenta Antón—. Y eso sí es causa de que esté en riesgo el bebé”. Esto sucede porque la leche de fórmula, otras bebidas o la misma comida —cuando se le comienza a dar alimento a partir de los seis meses— pueden causar fisuras en el tracto gastrointestinal del bebé, que son vía de entrada del virus a través en la leche materna.
Antón asegura que se les dan todas las indicaciones a las mujeres, pero admite que el programa no puede garantizar al 100% que no alternen la lactancia con otro producto.
Bajo costo, alto impacto
Las personas consultadas coinciden en el bajo costo que supondría eliminar la transmisión maternoinfantil del VIH. “Son intervenciones de bajo costo y alto impacto”, resalta Ramiro Quezada, de Unicef. “Una prueba de VIH cuesta aproximadamente Q8”.
Ricardo García de ONUSIDA reitera esta idea. Asegura que si se le da acceso a la prueba de VIH a todas las mujeres guatemaltecas en el primer mes del embarazo y se garantiza el tratamiento a las que salen positivas y al recién nacido las primeras 20 semanas, se aseguraría la eliminación de la transmisión.
“Está súper débil la cosa —lamenta, sin embargo, García—. Es muy difícil ser diplomático cuando uno está viendo que este país tocó fondo en salud pública hace más de diez años y no ha salido. Cumplí cuatro años en este país y conocí a ocho ministros de salud. Esto tiene que ver con la falta de sostenibilidad en las respuestas en el sector de salud pública, con la alta tasa de rotación del personal técnico y directivo en el MSPAS”.
García asegura que, si no hay ninguna intervención durante el embarazo y el parto, se considera que del 30% al 35% de mujeres transmiten el VIH al recién nacido. “En un país en el que se estima una transmisión de casi el 24%, parece que estuviéramos quedando en manos de la providencia”.
“Las estrategias deben de cambiar —remarca Pinzón, de la UAI del Roosevelt—. No solo concentrarse en determinados grupos. Muchas veces se nos olvida la mujer embarazada y eso es lo que pasa en muchas propuestas”.
De hecho, Antón admite que existe una mesa multisectorial de eliminación de la transmisión materno infantil, pero estuvo detenida hasta hace un mes. “Este es un tema que nos apasiona, y se retoma con mucha fuerza, pero usted sabe que el año pasado hubo mucho problema con medicamentos. Las fuerzas del programa se dedicaron a paliar otros problemas y esto se fue quedando más que todo en el trabajo operativo”.
Desde las Unidades de Atención Integral continúan trabajando con las manos atadas para detener una transmisión evitable, que en Guatemala aparenta imparable. Muchas mujeres llegan ya en las últimas semanas del embarazo o durante los primeros meses de vida del recién nacido, cuando nada se puede hacer ya.
La prevención, la única vía, está lejos, aunque no es imposible. Historias como las de Julia, o incluso como las de Marcela, que hoy se protege para no tener otro hijo en riesgo, lo confirman.




























Más de este autor